Concepte și probleme de bază
Clearance-ul mucociliar este principalul mecanism de protecție al căilor respiratorii pentru a elimina bacteriile și alte particule străine. Se efectuează prin intermediul mișcărilor sincrone ale cililor celulelor epiteliale cu o anumită frecvență și un mecanism de mișcare păstrat 1 .
Disfuncția structurilor axonomice a ciliilor ciliari este asociată cu formarea unui grup de boli cunoscute sub termenul general de ciliopatii, care includ: diskinezie ciliară primară/sindrom Kartagener, sindrom Bardet-Biedl, hidrocefalie, boală renală polichistică, boală renală polichistică a ficatului, sindromul Meckel-Gruber și sindromul Joubert 2 .
Dischinezia ciliară primară (PCD) (sindromul cililor imobile) este o boală congenitală rară, cu moștenire autozomală recesivă și eterogenitate fenotipică și genetică semnificativă, care se manifestă în infecțiile cronice recurente ale tractului respirator superior și inferior. -50% din cazurile cu situs invers și alte forme de heterotaxie 3. Prezența triadei situs invers, bronșiectazii și sinuzite a format sindromul Kartgener (KC), descris în 1933. Este necesar să se distingă PCD de numeroasele cazuri de diskinezie ciliară secundară, o consecință a noxelor infecțioase, toxice și a altor 4 .
Frecvența PCD variază între 1: 2.000 și 1:40 000 de nou-născuți, iar în regiunea caucaziană/albă/de rasă - aproximativ 1:15 000 și este mai mare la grupurile etnice cu o frecvență ridicată a consangvinizării 5.6. Dintre pacienții cu bronșiectazii avansate, PCD este mai frecventă și este responsabilă pentru aproximativ 13% din cazuri, prevalentă la nord-africani față de europeni. .
Deși majoritatea pacienților cu PCD prezintă simptome de la naștere sau copilărie timpurie, diagnosticul lor este adesea întârziat și probabil un număr semnificativ de pacienți rămâne nedetectat 6. Vârsta medie a diagnosticului în seria pediatrică a lui Coren și colab. este de 4,4 ani și în absența situs inversus - 6 ani, care este semnificativ mai târziu decât la pacienții cu fibroză chistică (CF) tratați în aceeași clinică 8 .
Nerecunoașterea bolii duce la leziuni pulmonare progresive datorate obstrucției căilor respiratorii din secrețiile reținute și infecțiilor ulterioare, dezvoltarea bronșiectaziei și, adesea, intervențiilor chirurgicale otorinolaringologice inutile 6. Deși încă nu există dovezi, este foarte probabil ca diagnosticul precoce să fie esențial pentru menținerea funcției pulmonare, îmbunătățirea calității vieții și prelungirea supraviețuirii pacienților cu PCD. Plasarea acestuia în această etapă este dificilă, necesită un laborator de înaltă tehnologie și o experiență semnificativă, condiții care sunt disponibile în foarte puține centre din întreaga lume. Există o nevoie tot mai mare de teste de diagnostic standardizate mai precise și tratament bazat pe dovezi 4 .
Scurte date morfologice și funcționale
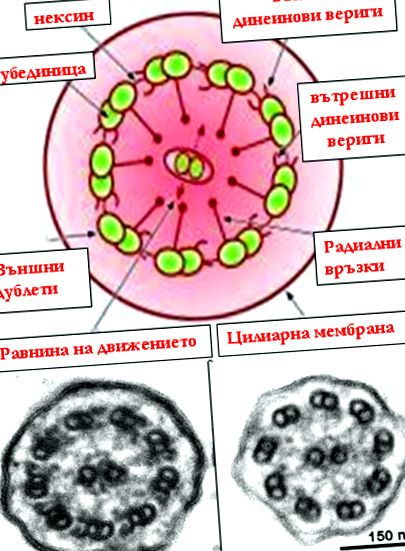
FIG. 1. a) de mai sus: Ultrastructură în secțiunea transversală a unui gen normal cu elementele sale principale. (b) mai jos: imagine microscopică electronică a cililor; stânga - structura normală, lanțurile de dinină externe și interne sunt vizibile, dreapta - absența ambelor tipuri de lanțuri de dinină la un pacient cu PCD 10 .
Tulburări genetice și fiziopatologice în PCD
PCD este o boală genetică eterogenă cu o moștenire autozomală recesivă majoră. Până în prezent, 17 gene diferite sunt cunoscute a fi asociate cu diferite defecte structurale în PCD. Aproximativ 90% dintre tulburări sunt exprimate prin scurtarea sau absența lanțurilor de dinină internă și externă, iar în restul de 10% este afectată perechea centrală de microtubuli sau spițe radiale. Cele mai frecvent diagnosticate sunt DNAH5 (15-21% din toți pacienții cu PCD), DNAI1 (2-9%), DNAH11 (aproximativ 6%), CCDC39 (2-10%), CCDC40 (1-8%) 11. Majoritatea acestor gene codifică tulburări în lanțurile de dinină externă și doar două gene sunt asociate cu defecte ale aparatului central - RSPH9 și RSPH4. Au fost de asemenea descrise PCD asociate cu retinita pigmentară legată de X și deficitul auditiv senzorial asociat cu defecte ale genei reglatoare pentru retinita pigmentară (RPGR). Deoarece aproximativ 30-35% dintre pacienți sunt purtători de DNAH5 sau DNAI1, acestea sunt cele mai accesibile pentru analiza genetică în practică 3 .
Cercetările moderne, în special introducerea unei camere digitale de mare viteză (DVSK) de înaltă rezoluție pentru captarea mișcărilor ciliare, au făcut posibilă găsirea unei legături între tipurile de daune structurale și funcționale. În primul tip de implicare, cilii sunt practic imobile cu mișcări episodice, lente. Se datorează defectelor ambelor tipuri de lanțuri de dinină sau numai lanțurilor exterioare. În cel de-al doilea tip, se observă mișcare rigidă cu o amplitudine semnificativ redusă, asociată cu un defect izolat în lanțurile interne de dinină sau spițele radiale. În cel de-al treilea tip, mișcări circulare largi ale cililor se găsesc în jurul bazei lor din cauza defectelor de transpunere 12. Este interesant de observat că la unii pacienți cu PCD, ultrastructura ciliară poate apărea normală, ceea ce complică diagnosticul și limitează sensibilitatea microscopiei electronice.
Defectele structurii ciliare normale duc la afectarea clearance-ului mucociliar, retenția secreției, infecții recurente și tulburări structurale secundare la nivelul pereților bronșici și plămânilor (dopuri de mucus, atelectazie, bronșiectazie, fibroză peribronșică), care sunt substratul bolii renale cronice. PCD 13 .
Manifestarea clinică și provocarea suspiciunii clinice
Tabloul clinic al bolii este divers. De obicei, primele simptome și probleme apar în copilăria timpurie și adesea în perioada neonatală. Unele manifestări clinice tipice în diferite grupe de vârstă sunt prezentate în tabel. 1. Prezența simptomelor respiratorii cronice este o caracteristică majoră a bolii 3 .
Într-un studiu efectuat pe populația pediatrică din Noone și colab., Tuse productivă cronică a fost găsită la 100% dintre pacienții cu PCD, otită medie cronică în 90-100%, infecții respiratorii recurente și bronșiectazii progresive în 61-98%, sinuzită cronică în 50 -65%, suferința respiratorie a nou-născutului în 65-90%, iar situs inversus totalis în 50% 14. Unele dintre aceste simptome sunt frecvente la copii și sunt atribuite infecțiilor respiratorii. Simptomele de natură nespecifică, dar îndrumătoare, care provoacă suspiciuni clinice sunt: rinoreea cronică, pierderea mirosului, vorbirea nazală, sinuzita recurentă, adesea pansinuitis, rezistentă la tratament, otita medie seroasă recurentă cu pierderea auzului, infertilitatea, infertilitatea sarcinii la femei. Copiii mai mari sunt adesea tratați pentru astmul bronșic, care este atipic cu tuse umedă și răspunde slab la tratament. Majoritatea pacienților prezintă obstrucție bronșică severă, în cazuri mai severe FEV1 15 .
Prezența unor afecțiuni asociate cu PCD este un motiv pentru intervențiile de diagnostic în această direcție. Acestea includ prezența unor defecte cardiace combinate (în special cele asociate cu defecte de orientare), cum ar fi izomerismul atrial, transpunerea vaselor mari, tractul dublu de ieșire al ventriculului drept etc., asplenia (izomerismul drept) sau polisplenia (izomerismul stâng), boli polichistice de rinichi sau ficat, atrezie biliară, hidrocefalie, degenerare retiniană, incl. retinită pigmentară, boli severe ale esofagului (atrezie sau reflux sever) 3 .
Masa. 1. Manifestarea clinică și simptomele la diferite grupe de vârstă
Prenatal
Neonatal
Copii
Adolescenți și adulți
Evaluarea diagnosticului
Suspiciunea clinică se bazează pe un istoric medical precis și un examen fizic (detectarea situs inversus sau a altor sindroame heterotaxice), deoarece diagnosticul PCD se bazează pe un set de teste care nu sunt supuse testelor de rutină 16. Prezența suferinței respiratorii la nou-născut, otita medie recurentă, tuse convulsivă cronică și rinoreea cronică sunt principalele indicații clinice pentru evaluarea diagnosticului ulterior al PCD într-un centru specializat 15 .
Deoarece testele de diagnostic sunt destul de specifice, costisitoare și disponibile în centre specializate cu personal instruit, suspiciunea clinică inițială este o indicație pentru testele de screening. Acestea includ testul zaharinei, măsurarea oxidului azotic nazal (NO) și testul mucociliar al radioaerosolului.
Testul zaharinei oferă un ghid general pentru funcția mucociliară și este singurul test utilizat pe scară largă în afara centrelor specializate. Un microtablet de zaharină este plasat în pasajul nazal inferior și se măsoară timpul, după care se simte gustul dulce în gură (capacitatea pacienților de a simți gustul zaharinei este determinată în prealabil). Dezavantajele testului sunt sensibilitatea scăzută și dificultatea de a efectua și a interpreta la copiii cu vârsta sub 12 ani 3 .
Niveluri foarte scăzute de NO expirat, în special fracția nazală, au fost găsite în multe studii. Aceeași relație a fost observată în comparație cu pacienții cu FC, bronșiectazii idiopatice și sinuzită unică 17. Nivelurile ridicate sau normale de NO nazal permit excluderea unei probabilități ridicate de PCD. Nivelurile scăzute de NO sunt o indicație pentru efectuarea testelor de diagnostic datorită specificității scăzute a metodei. Determinarea valorilor de referință uniforme pentru metodă în diferite grupe de vârstă este, de asemenea, problematică 3 .
În prezent, în documentele internaționale sunt recomandate două teste diagnostice principale: înregistrarea video cu analiză de frecvență (CHA) și determinarea mecanismului mișcării ciliare (MDR) și microscopia electronică (EM) a celulelor ciliare bronșice sau nazale 3.15. Materialele pentru analiză sunt obținute prin biopsie cu perie cu o perie citologică la cel puțin 4 săptămâni de la debutul infecției cu PIB pentru a asigura calitatea eșantionului și absența diskineziei ciliare secundare.
EM este utilizat pentru a identifica anomalii în structura axonomică și pentru a determina orientarea cililor în raport cu celulele și este cel mai utilizat test de diagnostic pentru PCD, deși au fost descrise fenotipuri PCD care nu obiectivează defecte ultrastructurale. Este de obicei necesară o secțiune transversală de 20-300 de gene. Până la 10% din defecte pot fi găsite la persoanele sănătoase, dar le lipsește uniformitatea schimbării în comparație cu pacienții cu PCD.
CHA și MDR sunt stabilite prin instalarea DVSK cu capacitatea de a fotografia la 500 de cadre/sec. la un microscop cu o mărire de 100 x, iar înregistrarea este analizată la o cadență lentă. Frecvență 3,15,16,18 .
În unele cazuri mai dificil de interpretat, se aplică o tehnică de cultivare a culturilor de celule din celule ciliate. Redistribuirea celulelor epiteliale permite diferențierea PCD de formele secundare, reducând rolul factorilor externi 15. Deși analiza genetică își extinde potențialul pe teren, în acest stadiu nu este recomandată ca parte a procesului de diagnostic inițial și este indicată numai atunci când anumite fenotipuri sunt identificate cu alte teste. În caz de diagnostic neclar sau dubios, se recomandă analiza unui nou eșantion de biopsie 3 .
Principalul diagnostic diferențial al PCD este CF. Cele două boli prezintă o serie de caracteristici clinice comune, în ciuda procesului patologic principal diferit, în CF - mucus modificat cu un aparat ciliar normal, în PCD - mucus normal cu un aparat ciliar deteriorat. Efectuarea unui test de transpirație este o procedură obligatorie în evaluarea pacienților. CF este clasic mai severă, cu modificări structurale mai grave la plămâni, scăderea mai rapidă a funcției pulmonare, prognostic mai slab și mortalitate mai timpurie. Neobișnuite pentru CF sunt simptomele rinosinuzitei și otitei, precum și anomaliile heterotaxice.
Spirometria regulată și oximetria pulsului sunt obligatorii în evaluarea de rutină a pacienților. Se recomandă teste microbiologice, atât în exacerbări, cât și în remisie, ca ghid pentru tratamentul antibacterian. Imagistica, în special tomografia computerizată cu rezoluție înaltă, dezvăluie leziuni structurale și poate stimula antibiotice sau fizioterapii mai agresive în cazurile de bronșiectazie severă. .
Monitorizare și tratament
În ciuda unor experimente de transfer de gene in vitro de succes care restabilesc funcția ciliară normală, în prezent nu există un tratament specific pentru boală. Principalele obiective terapeutice vizează îmbunătățirea eliminării mucusului, prevenirea și tratamentul infecțiilor, stabilizarea și încetinirea declinului funcției pulmonare, prevenirea leziunilor structurale cronice. Majoritatea recomandărilor se bazează pe opinia experților din cauza lipsei studiilor randomizate. Nu există linii directoare pentru comportamentul la adulți. Urmărirea pacienților trebuie efectuată în centre specializate 15 .
Fizioterapia zilnică este o metodă eficientă de îmbunătățire a clearance-ului mucociliar și trebuie efectuată inițial de către un kinetoterapeut instruit, incluzând drenajul postural, drenajul cu percuție, tuse direcționată și alte proceduri. Interesant, exercițiul pre-procedură are un efect bronhodilatator mai bun decât β2-agoniștii. Procedurile trebuie intensificate în timpul infecțiilor. Nebulizările zilnice cu ser fiziologic hipertonic au loc la anumiți pacienți fără a fi dovedit efectul acestora. Utilizarea dezoxiribonucleazei umane recombinante nebulizate, utilizată pe scară largă la pacienții cu CF, este eficientă în cazuri izolate. Trebuie evitate inhibitorii tusei, iar N-acetilcisteina nu a manifestat niciun efect.
Vaccinurile pneumococice și gripale sezoniere sunt măsuri profilactice obligatorii la toți pacienții cu PCD. Infecțiile acute trebuie tratate în timp util în conformitate cu rezultatele unei antibiograme anterioare sau empiric cu doze mari de antibiotice cu spectru larg. La pacienții colonizați cu P. aeruginosa, se recomandă o abordare similară cu cea la pacienții cu CF. De interes este ipoteza tratamentului antiinflamator, care se bazează pe noțiunea că inflamația cronică este un substrat pentru deteriorarea ulterioară. Utilizarea de rutină a corticosteroizilor inhalatori este indicată numai în astmul concomitent, deși acestea pot avea un efect simptomatic la unii pacienți. În acest stadiu, nu există date care să susțină sau să infirme utilizarea acestora la pacienții cu PCD. Datele privind utilizarea macrolidelor ca agenți antiinflamatori la acești pacienți sunt, de asemenea, contradictorii.
Rezecțiile chirurgicale pentru bronșiectazii pot fi găsite numai în forme localizate cu focare infecțioase foarte frecvente, dar majoritatea datelor provin din serii mai vechi, în diferite practici clinice. Transplantul pulmonar a fost raportat la 1-3% dintre pacienții cu PCD. Având în vedere implicarea frecventă a sinusurilor paranasale, a aparatului auditiv și a căilor respiratorii superioare, participarea unui otorinolaringolog în echipa terapeutică îmbunătățește calitatea asistenței medicale. De obicei, simptomele otologice sunt reduse odată cu vârsta, iar intervențiile chirurgicale de rutină nu sunt recomandate din cauza lipsei efectului clinic semnificativ al utilizării lor 15 .
Mesaj pentru practică
Dischinezia ciliară primară este o boală rară care prezintă simptome respiratorii cronice în copilăria timpurie și este adesea asociată cu anomalii heterotaxice. Îndoiala clinică este un punct cheie în inițierea unei căutări diagnostice în această direcție. Diagnosticul este dificil de detectat datorită necesității unor teste foarte specializate și a personalului calificat, dar plasarea timpurie poate îmbunătăți calitatea vieții și poate schimba cursul bolii. Adunarea mai multor cazuri diagnosticate ar contribui la construirea unor orientări practice bazate pe dovezi.
- Insuficiență suprarenală primară ICD E27
- Ciroza biliară primară, tratament
- Patologia tuberculozei primare
- Factorii de risc și prevenirea primară în bolile cerebrovasculare
- Gonartroza primară, ICD M17 bilaterală