Orice chiar și cele mai mici boli dentare (cum ar fi cariile sau pulpita) pot duce la consecințe grave - dezvoltarea osteomielitei maxilarului cu un complex de simptome adverse care înrăutățesc în mod semnificativ starea generală și conduc la deteriorarea viitoare. Boala are multe cauze și factori de risc, iar manifestările sunt specifice diferitelor forme. Osteomielita maxilarului în absența tratamentului în timp util poate fi complicată de patologii precum meningita, abcesul pulmonar, mediastinita sau encefalita, care au o rată ridicată a mortalității (până la 75-90%).
clasificare
În medicina modernă există multe oportunități de sistematizare a osteomielitei. În funcție de sursa infecției există:
- Odontogen. Se dezvoltă ca urmare a cariilor sau pulpitei. Mai rar, cauza este boala gingivală (gingivită). Prin zonele expuse, flora patogenă pătrunde în țesutul osos și are loc un proces inflamator.
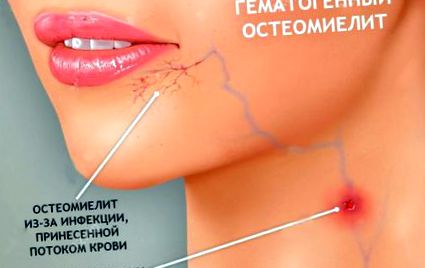
- Hematogenul. Se efectuează prin introducerea agenților patogeni din orice sursă de infecție cronică (de la simpla zgâriere la colecistită cronică).
- Traumatic. Este asociat cu un efect dăunător direct asupra țesutului osos al maxilarului (lovitură, lovitură sau cuțit etc.).
Osteomielita hematogenă este o inflamație a osului care se dezvoltă ca urmare a introducerii unei infecții.
În funcție de activitatea fluxului:
- Acut (tablou clinic clar, curs scurt);
- Subacut (simptomele șterse, dar severe);
- Cronică primară (curs de lungă durată cu un număr mic de semne clinice, acest grup include forme atipice de osteomielită - Garre, Ollier, Abces Brodie etc.);
- Cronică secundară (se dezvoltă după acut, durata cursului este de la 3 luni la 2 ani).
Conform caracteristicii etiologice, osteomielita maxilarului poate fi:
- Specific (cauzat de un agent patogen specific, cum ar fi Mycobacterium tuberculosis sau treponema palidă);
- Nespecific (cauzat de un grup de bacterii piogene).
În funcție de prevalența procesului infecțio-inflamator patologic, există următoarele forme:
- Limitată, situată în zona corpului, zona este de 1-2 dinți;
- Focal, localizat în zona procesului alveolar sau a corpului maxilarului, dar care nu depășește aria egală cu 3-4 dinți;
- Difuz (daune semnificative la peste 30% din osul maxilarului).
Formele bolii în funcție de gradul de răspândire
Din punctul de vedere al Clasificării Internaționale a Bolilor (ICD-10), sistematizarea osteomielitei arată astfel:
- Osteomielita acută hematogenă;
- Alte forme de osteomielită;
- Osteomielita subacută;
- Osteomielita cronică multifocală;
- Osteomielita cronică cu sinus uscat;
- Alte forme de osteomielită cronică;
- Alte osteomielite (inclusiv abcesul lui Brodie);
- Osteomielita de etiologie necunoscută (include și infecția osoasă BDU și periostita BDU).
Cauzele
Influența multor factori care provoacă apariția patologiei a fost identificată și dovedită. Osteomielita odontogenă este cea mai frecventă (până la 85% din toate cazurile) și este asociată cu:
- Carii profunde;
- Celuloza grea;
- parodontita;
- alveolită;
- Formația chistică localizată în dinți.
Pulpita și parodontita pot provoca osteomielită.
Condițiile extrem de importante pentru dezvoltarea inflamației dentare a țesutului osos sunt infecția pulpei dentare și migrarea agenților infecțioși prin pachetul neurovascular (rădăcina dintelui).
Pe calea hematogenă, cauza este orice sursă de infecție. Cele mai frecvente sunt:
- Multe fierbe și carbuncule;
- Sepsis cauzat de orice boală (peritonită, pericardită);
- Focare infecțioase în prezența scarlatinei sau difteriei.
În acest mod de dezvoltare, țesutul osos este inițial afectat și dinții sunt incluși pentru a doua oară în absența unui tratament adecvat și în timp util al osteomielitei.
Forma traumatică a abaterii este de aproximativ 10% din toate cazurile de boală. Cele mai frecvente motive sunt următoarele:
- Fractura maxilarului inferior (practic nu se produce fractura maxilarului superior);
- Răni împușcate;
- Înjunghiați rănile cu deteriorarea țesutului periostal;
- Încălcarea integrității membranelor mucoase ale cavității nazale.
Cel mai adesea flora patogenă este reprezentată de asocierea diferitelor microorganisme și se caracterizează prin prezența unor agenți patogeni precum E. coli, Staphylococcus aureus, streptococi din grupul B, Klebsiella, Proteus, Pseudomonas aeruginosa și Fusobacteria. Mult mai rar, osteomielita este cauzată de un microorganism specific. Un astfel de curs este cel mai caracteristic tuberculozei.
Sunt expuși riscului persoanele cu boli însoțite de o scădere a eficacității factorilor locali și generali de apărare imună. Astfel de condiții provoacă următoarele patologii:
- Diabetul zaharat de tip I și II;
- Cancer al sistemului sanguin (leucemie);
- Afecțiuni reumatice (poliartrită, lupus eritematos sistemic, febră reumatică acută);
- Infecția cu HIV;
- Boli ale ficatului și rinichilor cu detoxifiere afectată și funcție excretorie.
Tablou clinic
Debutul osteomielitei acute este întotdeauna brusc (pacienții denumesc momentul exact de debut al semnelor clinice). Cursul se caracterizează prin următoarele simptome:
Edemul sever duce la restricționarea semnificativă a mobilității maxilarului inferior (atunci când vorbești sau înghiți), dificultăți de respirație (datorită obstrucției tractului respirator superior). Contururile feței devin asimetrice. Ganglionii limfatici regionali sunt măriți (sunt foarte dureroși la palpare).
Umflarea este o trăsătură caracteristică a osteomielitei maxilarului
În cazul unui curs subacut, starea generală nu suferă semnificativ (temperatura corpului nu depășește 37-38 de grade, nu există semne de intoxicație). Cu toate acestea, simptomele locale ale inflamației (umflături, dureri, disfuncții, hiperemie, febră locală) sunt pronunțate și încurcă pacientul.
Este important! Formele cronice se caracterizează printr-un curs prelungit întotdeauna după osteomielita acută. Nu există practic semne clinice.
Uneori, durerea în centrul atenției. Cursul bolii poate dura până la câțiva ani. Agravarea cu simptome severe se observă periodic. Trăsăturile feței se schimbă treptat, se formează pasaje lungi de fluierat, din care ies în evidență fragmente de țesut osos și puroi. Cursul cronic este întotdeauna însoțit de distrugerea pronunțată a țesutului osos. Numeroase cavități de descompunere se formează cu mici resturi izolate.
Caracteristicile cursului pentru copii
La tineri, boala are caracteristici specifice. Se dezvoltă întotdeauna extrem de rapid și este însoțit de o afecțiune septică. Etichetat de:
- Convulsii cu febră minimă (până la 38,5 grade);
- Tulburări dispeptice datorate eșecului sistemului nervos central (greață, vărsături, dureri epigastrice, tulburări de scaun cu diaree);
- Intoxicație semnificativă (la comă);
- Modificări ale comportamentului și sferei emoționale (copiii sunt neliniștiți, capricioși, refuză aproape complet să mănânce, nu pot dormi fără somnifere).
În caz de semne de boală la copii, trebuie să contactați imediat un specialist.
Diagnosticul osteomielitei
În timpul unei examinări locale, dintele care cauzează patologia este mobil și dureros cu percuție (ascultare), slăbirea dinților și o modificare a mușcăturii sunt adesea observate. Gingiile din apropierea țesutului dentar sunt umflate și dureroase la atingere. Ganglionii limfatici măriți sunt vizualizați, sunt imobili și dureroși la palpare.
La examinarea externă, se poate exprima asimetria feței, prezența umflăturii în zona leziunii care se extinde până la ureche, pleoapa inferioară și superioară, tâmplă.
Toți pacienții sunt supuși unui set de metode de examinare de laborator și instrumentale:
Fistulografia este una dintre metodele pentru diagnosticarea unei boli
tratament
În majoritatea cazurilor, spitalizarea de urgență este indicată într-un spital chirurgical sau dentar.
Este important! Tratamentul la domiciliu este inacceptabil din cauza frecvenței ridicate a complicațiilor cauzate de o terapie inadecvată și prematură.
Principalele obiective ale tratamentului sunt:
- Eliminarea sursei de infecție;
- Refacerea integrității anatomice și a activității funcționale a maxilarului.
Fără droguri
Dieta este indicată numai pacienților cu forme cronice. Dieta trebuie să fie bogată în proteine animale (carne de vită și de pasăre, ouă, proteine din soia), calciu (lapte, brânză, brânză, chefir etc.) și fibre de colagen (jeleu de fructe, aspirant).
De asemenea, sunt prescrise suplimentele de vitamine (vitaminele C, D), micro- și macronutrienți (calciu, magneziu, fosfor, fluor, zinc).
Este important! Substanțele descrise sunt principalele componente pentru regenerarea osoasă cu succes.
tratament
Terapia conservatoare este prescrisă numai pentru osteomielita acută (înainte de apariția cariilor de degradare) și formele cronice fără semne de puroi. Afişa:
- Antibiotice cu spectru larg. Se prescriu cefalosporine (Ceftriaxonă de 0,5 până la 3 ori pe zi), fluorochinolone (Ciprofloxacină de 0,5 până la 2 ori pe zi) sau aminoglicozide (Amikacin 15 mg pe kilogram corp pe zi). Înainte de a obține rezultatele însămânțării sau imposibilitatea implementării acesteia, este prescrisă o combinație de agenți antimicrobieni, care ar trebui să acopere întregul spectru de agenți patogeni. Dacă acest lucru nu se poate face, se utilizează carbopenem sau meropenem. Durata terapiei este de până la 2 luni. Adesea (cu apariția formelor cronice) sunt prezentate cursuri repetate - 3-5 bucăți.
- Medicamente antiinflamatoare nesteroidiene. Folosit pentru ameliorarea durerii. Se utilizează „ibuprofen” (0,4 de 3 ori pe zi), ketoprofen (0,1 de două ori pe zi). În caz de durere severă, se recomandă preferarea „Ketorolac” (până la 4 comprimate (la 0,01) pe zi) sau a medicamentelor („Morfină”, „Promedol”).
- Terapia hemostatică. "Etamzilat" 12,5% 5 ml o dată pe zi, intravenos sau intramuscular.
Ketorolac este un medicament antiinflamator nesteroidian.
Conform indicațiilor, se efectuează detoxifiere (perfuzie intravenoasă cu jet de hemodeză sau soluții de repoliglucină), desensibilizare (Suprastin, Tavegil) și terapie imunomodulatoare (interferon recombinant uman).
Pentru a reduce severitatea intoxicației, pot fi incluse oxigenoterapia hiperbară, metabolismul plasmatic și chemisorbția.
Este important! Procedurile de fizioterapie (terapie cu ultrasunete, UHF, terapie magnetică) nu au fost utilizate recent deoarece s-au dovedit ineficiente.
interventie chirurgicala
Scopul intervenției este de a îndepărta focalizarea purulentă-necrotică prin perforarea oaselor (găuri) la 2-3 puncte simultan și instalarea în drenajul ulterior. Ca urmare a eliminării hipertensiunii intraosoase, reduce activitatea de distrugere a zonelor viabile și reduce severitatea durerii, îmbunătățește starea generală.
Reabilitarea zonei patologice se realizează cu diverse soluții (de exemplu NaCl 0,9% cu enzime proteolitice și medicamente antibacteriene). Repede și fragmentele mici de os sunt îndepărtate rapid, zonele de țesut osos încep să se regenereze.
În caz de instabilitate a zonelor maxilarului sau amenințarea cu fracturi, se efectuează fixarea - pot fi incluse plăci, șuruburi și structuri exterioare asemănătoare aparatului Ilizarov.
Când rana se încălzește, dezvoltarea unei febri rapide sau formarea unei fistule indică o intervenție chirurgicală repetată.
În perioada postoperatorie, chirurgul este monitorizat dinamic (cel puțin o dată la 6 luni) cu radiografii de control. După 3 luni de la vindecarea clinică completă, sunt posibile proteze dentare.
Complicații și prognostic
În caz de tratament prematur sau inadecvat formarea unor afecțiuni precum:
Este important! Pot exista complicații mai grave (abcese cerebrale sau pulmonare, meningită, meningoencefalită), dar acestea sunt extrem de rare (mai puțin de 0,001% din toate cazurile). Uneori se dezvoltă amiloidoza rinichilor și a inimii.
Baza unui prognostic favorabil constă în accesul la timp la un medic, examinarea completă a pacienților și tratamentul bine ales. Doar o combinație a tuturor factorilor permite recuperarea completă.
În absența terapiei, se dezvoltă complicații care duc rapid pacientul la dizabilități și la adaptarea socială și la muncă afectată.
prevenirea
Pentru a preveni o boală atât de periculoasă precum osteomielita, trebuie respectate câteva reguli simple:
- Tratamentul la timp al dinților carioși, pulpitei, parodontitei și altor boli dentare. Apariția durerii la mâncare (chiar și uneori) este deja un motiv pentru a contacta un specialist.
- Reabilitarea și eliminarea tuturor focarelor purulente din corp (de la furuncule la abcese din organele interne).
- Creșterea imunității locale și generale. Acest lucru este facilitat de plimbări regulate în aer curat, menținerea unui stil de viață activ (activitate fizică sistemică), renunțarea la obiceiurile proaste (băut și droguri, fumat), consumul de alimente sănătoase.
- Prevenirea leziunilor maxilo-faciale. Dacă sunteți predispus la fracturi, ar trebui să evitați tipurile periculoase de muncă sau activități sportive.
Video: osteomielită cronică
Astfel, osteomielita este o boală gravă care reprezintă o amenințare directă nu numai pentru sănătate, ci și pentru viață. Când apar primele simptome, trebuie urgent să contactați un specialist care, după prescrierea unui set de teste de laborator și instrumentale, va face diagnosticul corect și va prescrie tratamentul. Cu cât perioada de osteomielită este mai scurtă înainte de începerea tratamentului, cu atât este mai mic riscul de complicații, inclusiv letale.
- Osteomielita maxilarului - simptome
- Hepatita alcoolică acută cauzează, simptome, diagnostic, tratament Competente pentru sănătatea iLive
- Pylorospasm la sugari simptome, diagnostic, cauze și tratament - Copii - 2021
- Psoriazisul cotului la copii și la simptomele adulților în stadiul inițial, tratament Competent pentru
- Cauzele și simptomele bolii celiace la dieta copiilor și adulților și tratamentul bolii celiace